Equipa de investigação brasileira mostrou pela primeira vez in vivo que o vírus Zika pode ser usado como ferramenta no tratamento de tumores humanos agressivos do sistema nervoso central. O estudo encontra-se já publicado, a 26 de abril, na revista cientifica ‘Cancer Research’.
Após injetar pequenas quantidades do vírus Zika no encéfalo de ratos com estágio avançado de cancro no cérebro, os cientistas observaram uma redução significativa da massa tumoral e um aumento de tempo de vida dos animais. E em alguns casos, houve a eliminação completa do tumor, incluindo metástases na medula espinal.
Mayana Zatz, do Instituto de Biociências da Universidade de São Paulo (IB-USP), e coordenadora da investigação, referiu: “Estamos muito animados com a possibilidade de testar o tratamento em pacientes humanos e já estamos conversando com oncologistas. Também submetemos uma patente com o protocolo terapêutico adotado em roedores.”
Oswaldo Keith Okamoto, do IB-USP, também coordenador da investigação em conjunto Mayana Zatz, e na qual colaboraram investigadores do Instituto Butantan, do Laboratório Nacional de Biociências (LNBio) e da Universidade Federal de São Paulo (Unifesp), referiu: “Nossos resultados sugerem que o Zika possui uma afinidade ainda maior pelas células tumorais do sistema nervoso central do que pelas células-tronco neurais sadias [principais alvos do vírus no cérebro de fetos expostos durante a gestação]. E ao infetar a célula tumoral ele a destrói rapidamente.”
O investigador Oswaldo Keith Okamoto tem vindo a dedicar-se nos últimos anos ao estudo de um grupo de genes que, quando expressos em tumores malignos, conferem às células tumorais propriedades semelhantes às de células-tronco, tornando-as mais agressivas e resistentes ao tratamento.
Para o investigador as células tumorais com características de células-tronco já foram observadas em diversos tipos de tumores sólidos, inclusive aqueles que afetam o sistema nervoso central. Dados da literatura científica sugerem que as células ajudam o cancro a disseminar-se pelo organismo e a restaurar o crescimento tumoral após a quase eliminação da doença por tratamentos de quimio e radioterapia.
“Nossos estudos e de outros grupos mostraram que o vírus Zika causa microcefalia porque infecta e destrói as células-tronco neurais do feto, impedindo que novos neurónios sejam formados. Foi então que tivemos a ideia de investigar se o vírus também atacaria as células-tronco tumorais do sistema nervoso central”, esclareceu Oswaldo Keith Okamoto.
Metodologia adotada pela investigação
O trabalho agora publicado teve como foco os chamados tumores embrionários de sistema nervoso central. Foram usadas nos estudos três linhagens tumorais humanas: duas de meduloblastoma e outra de tumor teratóide rabdóide atípico (ATRT, sigla em inglês para atypical teratoid-rhabdoid tumor).
Como explicou Oswaldo Keith Okamoto, ambos os tipos de cancro são causados por aberrações – genéticas ou epigenéticas – que acometem as células-tronco e progenitores neurais durante o desenvolvimento embrionário, quando o sistema nervoso está em formação.
“As células-tronco neurais que sofrem essas alterações dão origem, mais tarde, às células tumorais. Formam tumores agressivos, de rápido crescimento, que podem manifestar-se logo após o nascimento ou até a adolescência”, referiu o investigador.
Numa primeira etapa da pesquisa, a equipa de investigação testou in vitro se o Zika era capaz de infetar as três linhagens de tumores do sistema nervoso central e também células de outros tipos frequentes de cancro, como o da mama, próstata e colorretal.
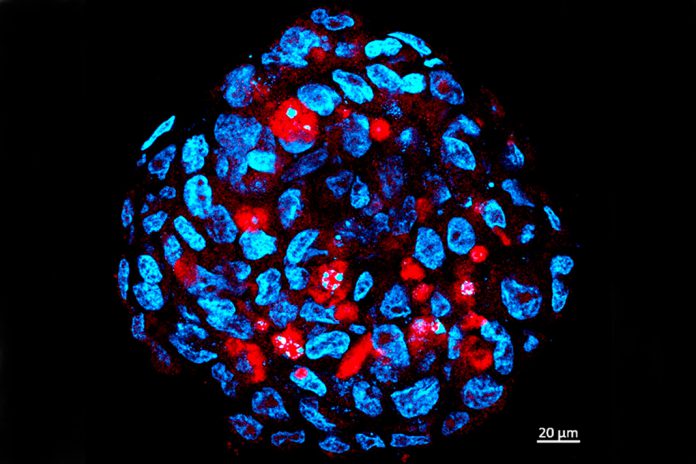
Os investigadores estudaram o escalonamento de dose, ou seja, quantidades crescentes do vírus foram adicionadas às células tumorais em cultura até encontrar a quantidade capaz de promover a infeção. Por microscopia de imunofluorescência, os pesquisadores puderam confirmar se o vírus tinha de fato invadido e começado a replicar-se no interior da célula tumoral.
“Observamos que pequenas quantidades do Zika eram suficientes para infetar as células de tumores do sistema nervoso central. As de próstata chegaram a ser infetadas, mas em uma proporção muito menor. Por outro lado, mesmo uma grande dose viral não causou infeção nas células de cancro da mama e do tumor colorretal”, esclareceu Oswaldo Keith Okamoto.
Num segundo estudo os investigadores compararam a capacidade do vírus em infetar células-tronco neurais sadias – obtidas a partir de células-tronco pluripotentes induzidas (IPS, na sigla em inglês, células adultas reprogramadas em laboratório para se comportarem como células-tronco) – e células-tronco tumorais de sistema nervoso central.
“Infetamos ambos os tipos celulares in vitro e vimos que as células-tronco tumorais são ainda mais suscetíveis a serem destruídas pelo Zika do que as células-tronco neurais sadias. Nesse mesmo ensaio, expusemos neurónios maduros ao vírus – diferenciados a partir das células-tronco neurais humanas – e vimos que eles não foram infetados ou destruídos pelo patógeno”, referiu o investigador.
Mayana Zatz afirmou: “Esta é uma ótima notícia, uma vez que nosso objetivo é destruir especificamente células tumorais.”
Para a investigadora, as células-tronco neurais usadas no experimento foram obtidas durante um estudo anterior do grupo, feito com pares de gémeos discordantes, ou seja, casos em que apenas um dos irmãos foi afetado pelo vírus embora ambos tenham sido expostos igualmente durante a gestação.
A linhagem de tumor teratóide rabdóide atípico foi, indicou Oswaldo Keith Okamoto, a que se mostrou mais sensível à infeção, e acrescentou: “Fizemos uma extensa análise do perfil genético e molecular dessas linhagens, que incluiu sequenciamento completo do exoma (parte do genoma onde estão os genes que codificam proteínas), análise de expressão gênica global e de alterações cromossômicas. Chegamos à conclusão que essa linhagem tumoral mais sensível ao vírus também foi a que mais se assemelhou às características moleculares das células-tronco neurais sadias.”
Dados do estudo sugerem que o Zika também é capaz de infetar e destruir outros tipos de células tumorais de sistema nervoso central, entre elas glioblastoma e ependimoma.
Ensaios em ratos
Na terceira e última etapa da investigação, foram feitos ensaios com ratos imunossuprimidos, nos quais foram injetadas células tumorais humanas – tanto de meduloblastoma quanto do tumor teratóide rabdóide atípico, em diferentes grupos.
No modelo de estudo, o tumor é induzido numa região do encéfalo conhecida como ventrículo lateral. De lá, espalha-se para outras regiões do sistema nervoso central e, em seguida, ao longo da medula espinal – mimetizando casos avançados da doença humana.
Depois do tumor estar instalado, uma parte dos animais recebeu – na mesma região do encéfalo – uma injeção com pequena dose de Zika.
“No grupo tratado, observamos uma redução significativa do volume tumoral. Em alguns casos, o tumor foi eliminado totalmente, até mesmo as metástases que se haviam formado na medula espinal”, esclareceu o investigador.
O maior aumento de tempo de vida foi observado entre os animais com tumor teratóide rabdóide atípico. Enquanto o grupo não tratado sobreviveu num período até 30 dias, o tempo de vida dos que receberam o Zika foi até 80 dias.
“Os animais acabaram morrendo mesmo quando o tumor foi totalmente eliminado – em decorrência das complicações da doença em estágio avançado. É possível que a sobrevida se torne ainda maior caso o tratamento seja feito num estágio mais precoce. É algo que precisamos investigar”, referiu Oswaldo Keith Okamoto.
Os investigadores também injetaram o vírus num grupo de ratos imunossuprimidos que não teve o cancro induzido. Nesse caso, o vírus ficou mais tempo a circular pelo organismo e os animais morreram em apenas duas semanas em decorrência da infeção viral.
“O animal imunossuprimido é muito sensível a qualquer patógeno, mas tivemos de recorrer a esse modelo porque é o único em que as células tumorais humanas são capazes de se proliferar”, explicou o investigador.
Ao investigar por que o vírus foi mais letal nos animais sem cancro do que nos doentes, o grupo descobriu que as partículas virais geradas quando o Zika infeta as células tumorais são menos virulentas, ou seja, têm menor capacidade de infetar novas células do que as partículas geradas em células sadias.
“Todo esse conjunto de resultados sugere que vários tipos de tumores agressivos do sistema nervoso central podem vir a ser tratados com algum tipo de abordagem envolvendo o Zika, no futuro. Antes, porém, precisamos investigar melhor quais tipos de tumores respondem a esse efeito oncolítico, quais os benefícios do tratamento e quais os efeitos colaterais da exposição ao patógeno”, esclareceu o investigador.
Paralelamente ao desenvolvimento da parte teórica em laboratório, Mayana Zatz referiu que o grupo pretende avançar à fase de ensaios clínicos em humanos. “São tumores para os quais hoje há poucas opções terapêuticas. A ideia seria começar com dois ou três pacientes que não respondem aos tratamentos convencionais e, se a estratégia funcionar, estender para um grupo maior”.
Para Mayana Zatz, o facto de milhares de brasileiros já terem sido infetados pelo Zika durante a epidemia de 2015, indica que o procedimento é suficientemente seguro. “Cerca de 80% dos infetados nem sequer apresentam sintomas. Os outros 20%, em sua maioria, manifestam sintomas leves, muito menos agressivos que os da dengue ou que os efeitos adversos da quimioterapia.”